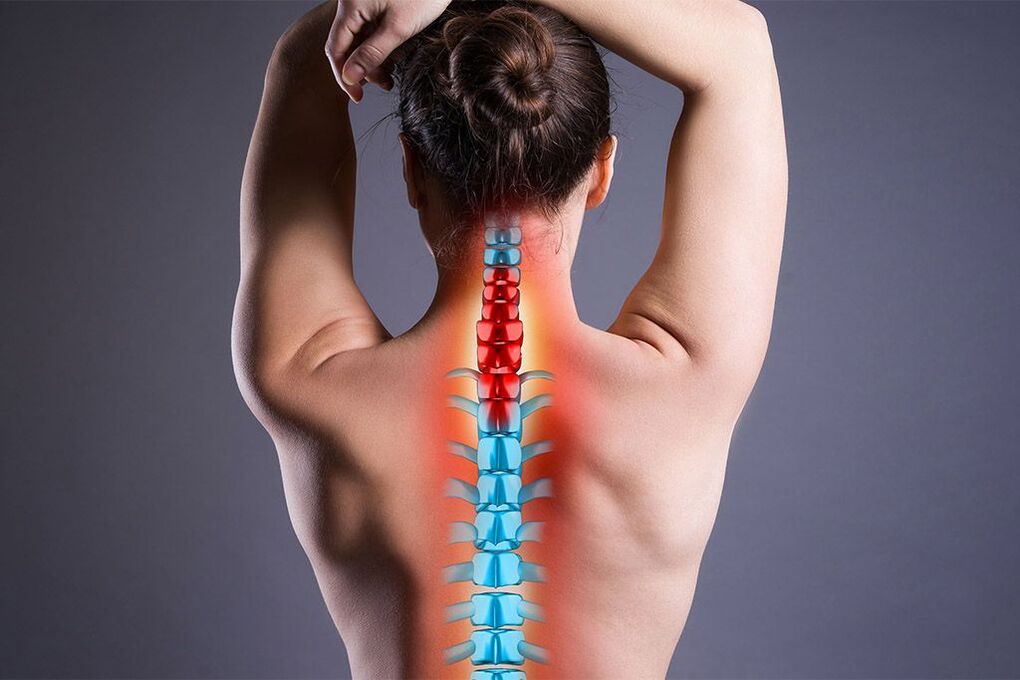
Cilvēka stāvus staigāšanas rezultātā mugurkauls kā aksiāla struktūra uzņēma galveno slodzi. Tāpēc deģeneratīvie un distrofiskie procesi ir diezgan izplatītas cilvēka dzīves sekas. Viena no visbiežāk sastopamajām muskuļu un skeleta sistēmas slimībām ir osteohondroze, kas rada smagu diskomfortu un var izraisīt invaliditāti. Šajā rakstā tiks apspriesta šīs patoloģijas smagākā forma - parastā osteohondroze.
vispārīgās īpašības
Osteohondroze ir deģeneratīva mugurkaula slimība, kas visbiežāk skar krūšu kurvja, jostas un dzemdes kakla reģionus. Šai patoloģijai ir tieša korelācija ar vecumu. Ar šo slimību daudz biežāk slimo cilvēki, kas vecāki par 40 gadiem, taču pēdējā laikā ir vērojama tendence uz atjaunošanos. Kopējā osteohondroze atšķiras ar to, ka tā skar vairāk nekā vienu nodaļas nodaļu vai vairākas nodaļas vienlaikus. Sakarā ar progresējošu deģeneratīvo procesu attīstību ne tikai kaulaudos, bet arī mugurkaula saišu aparātā, skriemeļi kļūst kustīgi un rada spiedienu uz nerviem un asinsvadiem. Ar to ir saistīti parastās osteohondrozes simptomi, taču ir vērts atzīmēt, ka slimība kādu laiku var būt asimptomātiska.
Svarīgs! Patoloģijai nepieciešama daudznozaru kontrole, jo tā ietekmē ne tikai muskuļu un skeleta sistēmu, bet arī nervu sistēmu, kā arī iekšējos orgānus. Papildus pašam mugurkaulam patoloģiskais process var ietekmēt arī citus skeleta elementus.
Etioloģija un patoģenēze
Plaši izplatītai osteohondrozei ir daudz iemeslu. Daži no tiem ir saistīti ar iedzimtiem skeleta defektiem, citi ar nepietiekamu slodzi enerģiskas darbības laikā. Īpaši bieži sastopami faktori, kas veicina klīniskā attēla attīstību, ir:
- traumas;
- plakanas pēdas;
- greizā pēda - pēdas deformācija (equinovarus, varus, valgus, atkarībā no papēža stāvokļa);
- darbs, kas saistīts ar smagumu celšanu;
- sporta spēlēšana bez iesildīšanās vai muskuļu iesildīšanas;
- strādāt zemā temperatūrā.
Zema temperatūra tiek uzskatīta par provocējošiem faktoriem, jo aukstums īslaicīgi maina mīksto audu molekulāro struktūru, samazina asinsrites intensitāti, samazina nervu impulsu vadītspēju un vielmaiņu, un līdz ar to arī imūnsistēmas darbību. Citi iemesli traucē mugurkaula biomehāniku un veicina ātru starpskriemeļu disku nodilumu.
Sāpes plaši izplatītā osteohondrozē var būt osteofītu vai diska deformācijas sekas. Sāpes parasti ir radikulāras, t. i. kas saistīti ar aizmugurējo nervu sakņu saspiešanu.
Kopējā osteohondroze viegli imitē citas kaites. Ar bojājumiem krūšu rajonā sāpes parādās sirds rajonā un tiek sajauktas ar išēmiskiem procesiem, bet ar jostas daļas bojājumiem - ar radikulītu.
Simptomi
Klīniskās izpausmes būs atkarīgas no tā, kuras daļas tiek ietekmētas un kādā kombinācijā.
Kad tiek ietekmēts mugurkaula kakla daļa, ir raksturīgi:
- nestabils asinsspiediens;
- galvassāpes;
- koordinācijas trūkums;
- sāpes rokās;
- nejutīgums ķermeņa augšdaļā un rokās.
Patoloģijai krūšu rajonā:
- starpribu neiralģija;
- stīvums rokās un kaklā;
- iekšējo orgānu darbības traucējumi.
Ja tiek ietekmēta jostasvieta:
- dedzināšana;
- urinācijas traucējumi;
- spazmas;
- sāpes staigājot.
Pamatojoties uz iepriekš minēto, ir viegli secināt, ka patoloģija ietekmē ne tikai mugurkaulu un lielās locītavas, bet arī veģetatīvo nervu sistēmu. Pēdējais ir saistīts ar pārtraukumiem iekšējo orgānu darbībā. Parastā polisegmentālā osteohondroze dažreiz var pasliktināties. Šādos gadījumos izpausmes ir daudz intensīvākas. Ar vairāku departamentu traucējumu kombināciju simptomi būs atbilstoši.
Komplikācijas
Osteohondrozi nosacīti var iedalīt mērenā osteohondrozē, kas ir dabisks mugurkaula nolietošanās process dzīves aktivitātes rezultātā, un smagā osteohondrozē, kurai visbiežāk raksturīgas komplikācijas.
Vidēji smaga osteohondroze ir viegli ārstējama ar konservatīvu ārstēšanu. Un, ja nav iespējams pilnībā apturēt neizbēgamo novecošanās procesu, tad ir pilnīgi iespējams to ievērojami palēnināt. Komplikācijas, ko var izraisīt smaga osteohondroze, ir šādas.
- Spondiloartroze.
- Starpskriemeļu disku deģenerācija.
- Mugurkaula stenoze.
Svarīgs! Starpskriemeļu diski darbojas kā amortizators un samazina berzi starp skriemeļiem. Deģeneratīvie procesi šajās struktūrās var izraisīt diska pulposa kodola izvirzīšanu un starpskriemeļu trūci. Izvirzīšanās noved pie sakņu saspiešanas un sāpēm.
Spondiloartroze ir fasešu locītavu deģenerācija, kas savieno blakus esošos skriemeļus. Citā veidā šādas locītavas sauc par fasešu locītavām. Kad locītavu skrimslis ir bojāts, starp skriemeļiem rodas sāpīgs kontakts. Ar fasetes locītavu deģenerāciju visbiežāk parādās kaulu izaugumi, kas izraisa spondilozi.
Stenoze ir sašaurināšanās (šajā gadījumā mugurkaula kanālā). Parasti stenoze ir tādu patoloģiju rezultāts kā starpskriemeļu trūce vai spondiloze. Kaulu izaugumi un trūces izvirzījumi saspiež nervu saknes to ieejas un izejas punktos.
Smagas osteohondrozes klīniskā aina ir komplikāciju rezultāts:
- hroniskas sāpes mugurkaulā;
- kaulu virsmu berze;
- stīvums;
- pēkšņs muskuļu vājums;
- samazināti refleksi;
- tirpšana ekstremitātēs;
- izstarojošas sāpes;
- išiass simptomi.
Išiass rodas sēžas nerva saspiešanas dēļ.
Klasifikācija
Ir četras osteohondrozes pakāpes. Klasifikācija notiek, pamatojoties uz savākto vēsturi un ar instrumentālās diagnostikas metožu palīdzību. Galvenie kritēriji šajā klasifikācijā ir sāpes un neiroloģiski simptomi.
- I grāds – sāpes viegli remdē ar medikamentiem.
- II pakāpe - raksturīgas ilgstošas sāpes un mugurkaula deformācija ar vidējiem neiroloģiskiem simptomiem.
- III pakāpe - sāpes ir sistemātiskas, neiroloģiski simptomi ir nozīmīgi.
- IV pakāpe - pastāvīgas sāpes, vairāki neiroloģiski deficīti. Nervu impulsu vadīšanas traucējumi. Paralīze un parēze.
Plaši izplatītas displāzijas osteohondrozes gadījumā pacientam tiek noteikts invaliditātes statuss. Atkarībā no pacienta vispārējā stāvokļa, klīniskā attēla attīstības pakāpes un intensitātes, invaliditāte var būt trīs grupas.
Osteohondrozes invaliditātes veidi.
| Grupa | Apraksts |
|---|---|
| Pirmā grupa | Tiek zaudētas mugurkaula funkcijas. Pacients nespēj patstāvīgi pārvietoties un parūpēties par sevi. |
| Otrā grupa | Pacients spēj pārvietoties un veikt nelielus uzdevumus, bet paasinājuma periodi ir bieži. Operācija kādu iemeslu dēļ ir kontrindicēta vai bezjēdzīga. Vai arī operācija jau ir veikta, bet izrādījās neefektīva. |
| Trešā grupa | Pacients spēj pašapkalpoties. Ir sāpes un vestibulārie simptomi, bet paasinājumu biežums ir mērens un periodisks. |
Invaliditātes grupu nosaka ārsts, pamatojoties uz dažiem pētījumiem, lai novērtētu darba spējas.
Diagnostika
Apmeklējot ārstu, diagnoze sastāvēs no vairākiem komponentiem. Pirmais un vissvarīgākais ir anamnēzes apkopošana, pamatojoties uz pacienta sniegto subjektīvo informāciju. Uzmanība tiek pievērsta ģimenes vēsturei, jo osteohondrozei ir ģenētiska sastāvdaļa. Speciālists jautā par darba vietu, dzīves apstākļiem un pašas slimības gaitu, un pacientam precīzi jāapraksta, kas viņam traucē. Labākos rezultātus var sasniegt ar labu atgriezenisko saiti starp pacientu un ārstu.
Nākamā metode ir objektīvs pētījums, ko veic speciālists pats vai izmantojot instrumentālās metodes. Ārsts pārbauda kakla un ekstremitāšu kustību apjomu, kas var ievērojami samazināties sāpju un stīvuma dēļ. Izmantojot palpācijas metodi, viņš fiksē, cik stipri muskuļos rodas spazmas un cik izliekts ir mugurkauls. Uzmanība tiek vērsta uz neiroloģisku izmeklēšanu, ar kuras palīdzību var izsekot novājinātiem refleksiem. Šis simptoms var būt nerva saspiešanas vai bojājuma rezultāts.
Parastās osteohondrozes diagnostikas instrumentālās metodes ietver:
- Visa mugurkaula rentgens divās projekcijās.
- MRI, lai novērtētu saites un nervu audus.
- Elektrofizioloģiskais pētījums, lai pārbaudītu nervu impulsu vadīšanu.
Rentgens ir efektīvs, lai noteiktu kaulu veidojumu - osteofītu, mugurkaula kanāla sašaurināšanos un citu slimību, kas ir osteohondrozes sekas, piemēram, skoliozi, klātbūtni.
Datortomogrāfiju var izmantot arī kopā ar MRI. Izmantojot CT skenēšanu, jūs varat noteikt nervu saspiešanas pakāpi ar piešiem.
Plaši izplatītas polisegmentālās osteohondrozes diagnoze tiek veikta, ja ir izslēgtas citas patoloģijas, kas izraisa skriemeļu destrukciju (piemēram, tuberkuloze), un ja tiek skarti vairāki viena vai vairāku departamentu segmenti.
Ir papildu diagnostikas metodes. Tie ietver:
- Kaulu skenēšana.
- Diskogrāfija.
- Mielogramma.
Kaulu skenēšana var atklāt tādus apstākļus kā osteoartrīts, lūzumi vai infekcijas. Šī metode ir radionuklīds, un tā ir piemērota diferenciāldiagnozei un iespējamo komplikāciju noteikšanai.
Diskogrāfijas laikā starpskriemeļu diska pulposusa kodolā ievada kontrastvielu. Šī metode ir efektīva, lai noteiktu diska trūces klātbūtni.
Mielogramma ir arī kontrasta izpētes metode. Kontrasts tiek ievadīts mugurkaula kanālā, un attēls tiek ierakstīts, izmantojot rentgena starus vai CT. Izmantojot šo metodi, jūs varat noteikt muguras smadzeņu stāvokli, sašaurinājumu un kompresiju klātbūtni.
Ārstēšana
Ārstēšana balstās uz šādiem mehānismiem.
- Deģeneratīvā procesa palēnināšana, uzlabojot barības vielu piegādi muskuļu un skeleta sistēmas struktūrām.
- Mugurkaula stabilizācija.
- Saspiestu nervu šķiedru likvidēšana.
- Simptomu atvieglošana.
Narkotiku ārstēšanai tiek izmantotas šādas zāles:
- nesteroīdie pretiekaisuma līdzekļi, kas mazina iekaisumu un sāpes;
- Anilidi mazina sāpes sākotnējos posmos;
- vietējie pretsāpju līdzekļi ziežu veidā;
- muskuļu relaksanti, lai mazinātu muskuļu spazmas un palielinātu kustību apjomu;
- B vitamīni, lai uzlabotu nervu audu vadītspēju;
- hondroprotektori, kas samazina deģeneratīvo procesu progresēšanas ātrumu, integrējot aktīvās vielas (hondoitīna sulfātu un glikozamīnu) skrimšļa šūnās. Tā rezultātā vielmaiņa tiek normalizēta un klīniskās izpausmes samazinās. Zāles ir lietotas ilgu laiku, un tām nepieciešama īpaša konsultācija grūtniecības, zīdīšanas un kuņģa-zarnu trakta slimību gadījumā. Absolūta kontrindikācija ir fenilketonūrija;
- spazmolītiskie līdzekļi mazina gludo muskuļu spazmas un tādējādi atvieglo osteohondrozes izpausmes iekšējos orgānos;
- antioksidanti;
- antidepresanti, lai novērstu šīs slimības psihosomatisko komponentu. Tie traucē nervu impulsu pārnešanu no centrālās nervu sistēmas uz smadzenēm. Veicināt endorfīnu ražošanu un palīdzēt atrisināt hroniska bezmiega problēmu pastāvīgo sāpju dēļ.
- neiropātiskie līdzekļi, lai novērstu nervu galu bojājumus.
- opiātus pret nepanesāmām sāpēm un citu pretsāpju līdzekļu neefektivitāti.
Kā invazīvas medicīniskās procedūras tiek izmantotas:
- steroīdu injekcija epidurālajā telpā. Steroīdi ir spēcīgi pretiekaisuma līdzekļi. Tie atvieglo nervu sakņu iekaisumu, kas palīdz mazināt radikulopātijas izraisītas sāpes. Sarežģīta procedūra. Nepieciešams kvalificēts speciālists;
- injekcijas fasetes locītavā. Injicētās zāles izraisa lokālu nejutīgumu un sāpju mazināšanu.
Ir svarīgi zināt! Medikamentu lietošana nav paredzēta, lai atbrīvotos no slimības – nav tādu medikamentu, kas varētu pilnībā likvidēt osteohondrozi, kas ir hroniska slimība. Zāles ir paredzētas tikai simptomu mazināšanai.
Zāles izraksta ārstējošais ārsts. Pacients tiek informēts par katras zāles iespējamām blakusparādībām un pēc tam pats izlemj, kādu ārstēšanas kursu izvēlēties.
Par simptomiem, kas dod pamatu aizdomām par osteohondrozi, sazinieties ar vertebrologu, ortopēdu un neirologu. Kvalitatīva medicīniskā aprūpe sastāvēs no šo speciālistu ciešas sadarbības savā starpā un ar pacientu.
Fizioterapija
Fizioterapija tiek izmantota kā papildu terapeitisko pasākumu kopums, lai uzlabotu asinsriti un vielmaiņu skartajos audos. Plaši izplatītai osteohondrozei tiek izmantotas šādas metodes.
- Elektroforēze (pamatojoties uz koloidālo daļiņu kustību ārējā elektriskā lauka ietekmē).
- Fonoforēze (ultraskaņas un medikamentu kombinācija).
- Magnetoterapija (statiskā magnētiskā lauka izmantošana).
- UHF terapija (īpaši augstas frekvences terapija).
- Elektromiostimulācija (nervu un muskuļu stimulēšana).
- Akupunktūra (akupunktūra).
- Lāzera iedarbība.
Papildus fizioterapijai aktīvi tiek izmantota manuālā terapija un fizikālā terapija. Profesionāla masāža var izraisīt ilgstošu remisiju. Ārstniecisko vingrošanu nedrīkst veikt slimības saasināšanās laikā, jo tas var izraisīt komplikācijas. Remisijas periodā mērenas fiziskās aktivitātes uztur muskuļu tonusu un līdz ar to arī mugurkaulu. Vingrinājumi tiek veikti instruktora uzraudzībā, un tos nosaka ārstējošais ārsts.
Paasinājuma laikā jūs nevarat sasildīt mugurkaulu, bet jūs varat valkāt korseti, bet tikai dažas stundas. Citos gadījumos korsetes nēsāšana ilgāk par dažām stundām nav optimāla, jo tā var izraisīt muskuļu atrofiju.
Manuālā terapija var palielināt saspiesto nervu klīrensu un samazināt neiroloģiskos simptomus. Alternatīvas metodes ir dēles un vakuummasāža. Šīs metodes ir vērstas uz asinsrites uzlabošanu skartajā zonā. Sanitārā spa procedūra ir noderīga. Īpaša priekšroka tiek dota ūdens procedūrām.
Ķirurģija
Ārstējot osteohondrozi, speciālisti labprātāk ķeras pie konservatīvas terapijas, tomēr, lai panāktu pareizu efektu, nepieciešams daudz laika, pacietības un rūpīga pacienta ieteikumu ievērošana. Ja konservatīvā ārstēšana ir neefektīva, tikai tad vajadzētu ķerties pie invazīvām metodēm. Parasti operācija ir paliatīva. Tas nozīmē, ka operācija tiks veikta tikai simptomu mazināšanai un salīdzinoši dzīves kvalitātes uzlabošanai, bet ne pilnīgai izārstēšanai (taisnīgi jāsaka, ka arī konservatīva ārstēšana nenoved pie pilnīgas slimības likvidēšanas, bet gan pacienta uzņēmība uz neinvazīvu terapiju ir labas prognozes pazīme).
Ir divu veidu operācijas: dekompresija un stabilizācija. Pirmais ir vērsts uz nervu saspiešanas atvieglošanu, bet otrais ir vērsts uz mugurkaula stabilizāciju. Tālāk norādītās darbības tiek klasificētas kā dekompresijas darbības.
- Facetektomija – fasešu locītavu noņemšana, lai mazinātu kompresiju.
- Foraminotomija ir mugurkaula kanāla lūmena palielināšanās, kas ir sašaurināta osteofītu dēļ.
- Laminektomija ir skriemeļa aizmugurējās daļas noņemšana, kas var deformēties osteohondrozes dēļ.
- Laminotomija - skriemeļa aizmugurējās daļas fragmenta noņemšana, lai paplašinātu mugurkaula kanālu.
Šīm operācijām nepieciešama aizmugures pieeja, bet starpskriemeļu trūces gadījumā ķirurģiskā pieeja būs priekšējā.
Dekompresijas operācijas ar priekšējo pieeju ir šādas.
- Diskektomija - starpskriemeļu diska noņemšana.
- Korpektomija – visa mugurkaula ķermeņa noņemšana ar blakus diskiem.
Stabilizācijas operācijas ietver:
- Mugurkaula saplūšana ir skriemeļu saplūšanas metode.
- Mākslīgais starpskriemeļu disks.
Nepieciešamība pēc stabilizējošām operācijām rodas pēc diskektomijas.
Operācijas tiek nozīmētas reti, jo pastāv nopietnu komplikāciju attīstības risks.
Sarežģījumi ietver:
- sāpju recidīvi;
- viltus savienība;
- infekcija;
- flebīts uz ekstremitātēm;
- urinēšanas akta pārkāpums;
- sāpes transplantāta dēļ;
- iegulto stiprinājumu kļūme.
Pēcoperācijas periods ilgst vairākus mēnešus. Šuves sadzīst 2 nedēļas pēc operācijas. Ja tiek atklātas komplikācijas, nekavējoties jākonsultējas ar ārstu.
Pēc operācijas tiek veikts rehabilitācijas kurss, lai paātrinātu dzīšanas procesu un atjaunotu pilnas darbaspējas.
Vispārīgi ieteikumi
Pareiza uzturs palīdz novērst parastās osteohondrozes saasināšanās recidīvus. Pareizs uzturs galvenokārt ir nepieciešams, lai uzturētu stabilu ķermeņa svaru, jo liekais svars rada papildu slodzi mugurkaulam. Šajā gadījumā uzturam jābūt pilnvērtīgam, bagātinātam un bagātam ar kalciju, magniju un kāliju. Ir nepieciešams ierobežot kafijas patēriņu, jo tas izskalo kalciju no organisma. Ir lietderīgi apmeklēt baseinu. Jums vajadzētu izvairīties no pastāvīgas uzturēšanās vienā pozīcijā.
Ja ir bieži paasinājumi un trūkst disciplīnas, lai stingri ievērotu ieteikumus, vislabāk ir iziet pilnu ārstēšanas kursu slimnīcā ārsta uzraudzībā.
Jūs nevarat lietot zāles patstāvīgi.
Apkoposim to
Bieži vien plaši izplatīta osteohondroze attīstās pēc nepilnīgi izārstētas "vienreizējas" osteohondrozes. Šis fakts liek domāt, ka, ja rodas diskomforts, nekavējoties jāvēršas pie ārsta, necerot, ka sāpes pāries pašas no sevis. Šajā gadījumā būs daudz vieglāk novērst citu patoloģiju attīstību un vēl jo vairāk izārstēt galveno cēloni.






























